ЛЕЧЕНИЕ ПУЗЫРНО-МОЧЕТОЧНИКОВОГО РЕФЛЮКСА У ДЕТЕЙ В ДОКБ
ЛЕЧЕНИЕ ПУЗЫРНО-МОЧЕТОЧНИКОВОГО РЕФЛЮКСА У ДЕТЕЙ В ДОКБ
Пузырно-мочеточниковый рефлюкс (ПМР) является одной из наиболее частых форм нарушения уродинамики в детском возрасте.
У здорового человека моча движется из почки через мочеточник в мочевой пузырь. Если мочевой пузырь полный, давление в нем растет, и клапан пузырного отдела мочеточника смыкается. Поэтому обратное движение мочи исключено. Но при пузырно-мочеточниковом рефлюксе (ПМР) клапан поврежден или ослаблен, и моча движется назад к почке.
Чаще всего такую патологию диагностируют у детей до 2 лет.
Во многих случаях причиной развития рефлюкса у ребенка становится воспаление. В результате него теряется эластичность тканей устья мочеточника, и клапан перестает смыкаться.
Часто ПМР возникает ввиду врожденных аномалий пузырного отдела мочеточника.
Это расстройство уродинамики играет ведущую роль в развитии хронического пиелонефрита, следствием которого является нефрогенная гипертония, а при двустороннем поражении - хроническая почечная недостаточность.
Частота рефлюкса составляет от 0,4 до 1,8 % среди всей популяции, а у детей с инфекцией мочевых путей пузырно-мочеточниковый рефлюкс выявляется у 31,1 %
В связи с этим своевременное лечение ПМР является одной из актуальных проблем.
В норме, мочеточники соединяются с мочевым пузырём таким образом, что образуется клапанный механизм, препятствующий обратному току мочи. В случае различных врождённых патологий, и заболеваний мочевого пузыря, мочеточников, уретры, нервной системы клапанный механизм не формируется или перестаёт действовать. Моча поднимается по мочеточника обратно в лоханку и чашечки почки и даже проникает в ткань почки - паренхиму, что вызывает хроническое воспаление - пиелонефрит и склерозирование паренхимы почки - рефлюкснефропатию.
У кого же из детей можно заподозрить наличие пузырно-мочеточникового рефлюкса. В первую очередь, это дети у которых выявляются изменения в анализах мочи, подъёмы температуры, имеются так называемые дизурические расстройства, т.е. нарушения акта мочеиспускания. Очень часто таким детям первоначально выставляется диагноз: инфекция мочевыводящих путей. Нередко ПМР осложнённый пиелонефритом с начальными проявлениями рефлюкснефропатии маскируется под диагноз: дисметаболическая нефропатия. Это связано с тем, что лабораторный признаки дисметаболической нефропатии, а именно анализ мочи на АКСМ (антикристаллообразующую способность мочи) изменяется в результате поражения клеточных мембран ткани почки на фоне рефлюкснефропатии (что было доказано многочисленными научными исследованиями, в том числе и нашей клиники). Поэтому, все дети с повторяющимися "плохими анализами мочи", нарушением мочеиспускания, требуют тщательного обследования.
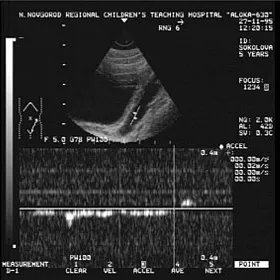
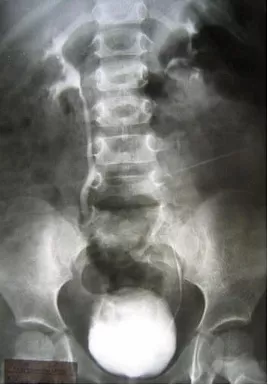
Заподозрить наличие ПМР можно данным УЗС, причём достоверность данных возрастает при использовании допплерографии (рис. 1), но наибольшей информативностью обладает рентгенологический метод - микционная цистография (рис.2). При цистографии контрастное вещество по тонкому катетеру, безболезненно вводится в мочевой пузырь и на рентгеновских снимках, выполненных в покое и при мочеиспускании отчётливо определяется проникновение контрастного вещества в мочеточники и в полостную систему почки (чашечно-лоханочную систему). Дальнейший план обследования зависит от выявленной патологии и может включать: лабораторное обследование, экскреторную урография, статическую и динамическую сцинтиграфию почек, уректро-цистоскопию, уродинамическое обследование, консультация невролога.
Для лечения ПМР применяется, как консервативное лечение, направленное на улучшение функции мочевого пузыря и лечение осложнения ПМР - пиелонефрита, так и оперативное лечение для восстановления клапанного механизма в месте впадения мочеточников в мочевой пузырь. Естественно, что план лечения выбирается врачом индивидуально и зависит от выявленных при обследовании пациента причин, вызывающих ПМР и степени ПМР.
Различные методики антирефлюксных операций направлены на удлинение подслизистого туннеля, т.е. увеличение внутрипузырной части мочеточника и изменение угла вхождения мочеточника в мочевой пузырь.
Необходимо отметить, что длительное время основными оперативными методиками лечения ПМР были "открытые" операции по методу Коэна, Политано – Лидбеттера, при которых мочеточник пересаживается в мочевом рузыре на новое место с формированием, так называемого подслизистого туннеля, обеспечивающего клапанный механизм, или применялась операция Грегуара, при которой мочеточник укладывается в разрез стенки мочевого пузыря, без вскрытия его полости. В настоящее время данные операции не потеряли своей актуальности, но основным методом лечения ПМР стала малоинвазивная эндоскопическая коррекция.
Эндоскопический метод заключается в имплантации специальных препаратов в определённые области устья мочеточника, изменяя форму устья и угол вхождения мочеточника в мочевой пузырь (рис. 3). В зависимости от возраста пациента, степени рефлюкса и других индивидуальных особенностей выявляемых при обследовании ребёнка определяются точки имплантации препарата и его состав. Применяются, как рассасывающиеся, так и сохраняющие свой объём вещества. Операция выполняется под кратковременным наркозом, через мочеиспускательный канал с использованием специального, очень тонкого эндоскопа, позволяющего выполнять операцию практически в любом возрасте. При тяжёлом ПМР эндоскопическое вмешательство может потребовать повторения, в редких случаях применения открытой операции.
Урологическое отделение ДОКБ оснащено всей необходимой эндоскопической аппаратурой фирмы KARL STORZ (Германия) (рис. 4), врачи отделения имеют большой опыт в проведении эндоскопических операций по коррекции пузырно - мочеточникового рефлюкса.
При эндоскопической коррекции ПМР отсутствует длительный и тяжелый для ребенка послеоперационный период с необходимость массивной антибактериальной терапии. Дети легко переносят операцию без разрезов и быстро выписываются из стационара.
Главное вовремя заподозрить заболевание и выполнить необходимое полноценное обследование. В дальнейшем дети перенесшие коррекцию ПМР наблюдаются урологом, проходят курсы лечения в целях профилактики осложнений перенесённого ПМР, предотвращения склеротических изменений в почечной паренхиме.
Врач уролог - андролог
урологического отделения
ДОКБ к.м.н. А.Л. Аврасин
Пузырно-мочеточниковый рефлюкс (ПМР) является одной из наиболее частых форм нарушения уродинамики в детском возрасте.
У здорового человека моча движется из почки через мочеточник в мочевой пузырь. Если мочевой пузырь полный, давление в нем растет, и клапан пузырного отдела мочеточника смыкается. Поэтому обратное движение мочи исключено. Но при пузырно-мочеточниковом рефлюксе (ПМР) клапан поврежден или ослаблен, и моча движется назад к почке.
Чаще всего такую патологию диагностируют у детей до 2 лет.
Во многих случаях причиной развития рефлюкса у ребенка становится воспаление. В результате него теряется эластичность тканей устья мочеточника, и клапан перестает смыкаться.
Часто ПМР возникает ввиду врожденных аномалий пузырного отдела мочеточника.
Это расстройство уродинамики играет ведущую роль в развитии хронического пиелонефрита, следствием которого является нефрогенная гипертония, а при двустороннем поражении - хроническая почечная недостаточность.
Частота рефлюкса составляет от 0,4 до 1,8 % среди всей популяции, а у детей с инфекцией мочевых путей пузырно-мочеточниковый рефлюкс выявляется у 31,1 %
В связи с этим своевременное лечение ПМР является одной из актуальных проблем.
В норме, мочеточники соединяются с мочевым пузырём таким образом, что образуется клапанный механизм, препятствующий обратному току мочи. В случае различных врождённых патологий, и заболеваний мочевого пузыря, мочеточников, уретры, нервной системы клапанный механизм не формируется или перестаёт действовать. Моча поднимается по мочеточника обратно в лоханку и чашечки почки и даже проникает в ткань почки - паренхиму, что вызывает хроническое воспаление - пиелонефрит и склерозирование паренхимы почки - рефлюкснефропатию.
У кого же из детей можно заподозрить наличие пузырно-мочеточникового рефлюкса. В первую очередь, это дети у которых выявляются изменения в анализах мочи, подъёмы температуры, имеются так называемые дизурические расстройства, т.е. нарушения акта мочеиспускания. Очень часто таким детям первоначально выставляется диагноз: инфекция мочевыводящих путей. Нередко ПМР осложнённый пиелонефритом с начальными проявлениями рефлюкснефропатии маскируется под диагноз: дисметаболическая нефропатия. Это связано с тем, что лабораторный признаки дисметаболической нефропатии, а именно анализ мочи на АКСМ (антикристаллообразующую способность мочи) изменяется в результате поражения клеточных мембран ткани почки на фоне рефлюкснефропатии (что было доказано многочисленными научными исследованиями, в том числе и нашей клиники). Поэтому, все дети с повторяющимися "плохими анализами мочи", нарушением мочеиспускания, требуют тщательного обследования.
Заподозрить наличие ПМР можно данным УЗС, причём достоверность данных возрастает при использовании допплерографии (рис. 1), но наибольшей информативностью обладает рентгенологический метод - микционная цистография (рис.2). При цистографии контрастное вещество по тонкому катетеру, безболезненно вводится в мочевой пузырь и на рентгеновских снимках, выполненных в покое и при мочеиспускании отчётливо определяется проникновение контрастного вещества в мочеточники и в полостную систему почки (чашечно-лоханочную систему). Дальнейший план обследования зависит от выявленной патологии и может включать: лабораторное обследование, экскреторную урография, статическую и динамическую сцинтиграфию почек, уректро-цистоскопию, уродинамическое обследование, консультация невролога.
Для лечения ПМР применяется, как консервативное лечение, направленное на улучшение функции мочевого пузыря и лечение осложнения ПМР - пиелонефрита, так и оперативное лечение для восстановления клапанного механизма в месте впадения мочеточников в мочевой пузырь. Естественно, что план лечения выбирается врачом индивидуально и зависит от выявленных при обследовании пациента причин, вызывающих ПМР и степени ПМР.
Различные методики антирефлюксных операций направлены на удлинение подслизистого туннеля, т.е. увеличение внутрипузырной части мочеточника и изменение угла вхождения мочеточника в мочевой пузырь.
Необходимо отметить, что длительное время основными оперативными методиками лечения ПМР были "открытые" операции по методу Коэна, Политано – Лидбеттера, при которых мочеточник пересаживается в мочевом рузыре на новое место с формированием, так называемого подслизистого туннеля, обеспечивающего клапанный механизм, или применялась операция Грегуара, при которой мочеточник укладывается в разрез стенки мочевого пузыря, без вскрытия его полости. В настоящее время данные операции не потеряли своей актуальности, но основным методом лечения ПМР стала малоинвазивная эндоскопическая коррекция.
Эндоскопический метод заключается в имплантации специальных препаратов в определённые области устья мочеточника, изменяя форму устья и угол вхождения мочеточника в мочевой пузырь (рис. 3). В зависимости от возраста пациента, степени рефлюкса и других индивидуальных особенностей выявляемых при обследовании ребёнка определяются точки имплантации препарата и его состав. Применяются, как рассасывающиеся, так и сохраняющие свой объём вещества. Операция выполняется под кратковременным наркозом, через мочеиспускательный канал с использованием специального, очень тонкого эндоскопа, позволяющего выполнять операцию практически в любом возрасте. При тяжёлом ПМР эндоскопическое вмешательство может потребовать повторения, в редких случаях применения открытой операции.
Урологическое отделение ДОКБ оснащено всей необходимой эндоскопической аппаратурой фирмы KARL STORZ (Германия) (рис. 4), врачи отделения имеют большой опыт в проведении эндоскопических операций по коррекции пузырно - мочеточникового рефлюкса.
При эндоскопической коррекции ПМР отсутствует длительный и тяжелый для ребенка послеоперационный период с необходимость массивной антибактериальной терапии. Дети легко переносят операцию без разрезов и быстро выписываются из стационара.
Главное вовремя заподозрить заболевание и выполнить необходимое полноценное обследование. В дальнейшем дети перенесшие коррекцию ПМР наблюдаются урологом, проходят курсы лечения в целях профилактики осложнений перенесённого ПМР, предотвращения склеротических изменений в почечной паренхиме.
Врач уролог - андролог
урологического отделения
ДОКБ к.м.н. А.Л. Аврасин

Новости
23.04.2024
Врач-детский хирург ДОКБ Горшков Антон Юрьевич награжден Медалью Луки Крымского
19 апреля на Международной выставке-форуме «Россия» состоялось расширенное заседание коллегии Минздрава России «Об итогах работы Министерства здравоохранения Российской Федерации в 2023 году и…
17.04.2024
XXVII Московский международный салон изобретений и инновационных технологий «Архимед»
С 19 по 21 марта 2024 года в выставочном центре «Амбер-Плаза» прошёл XXVII Московский международный салон изобретений и инновационных технологий «Архимед». Традиционно в нём приняли участие…
08.04.2024
В рамках проекта «Здоровое поколение» с 8 апреля в регионах стартует «Неделя подсчета калорий»
Министерство здравоохранения региона совместно со Всероссийским социальным благотворительным проектом «Здоровое поколение» приглашают всех граждан воспользоваться полезной функцией в рамках «Недели…
Видео
Все видеоДети пассажиры Автокресло